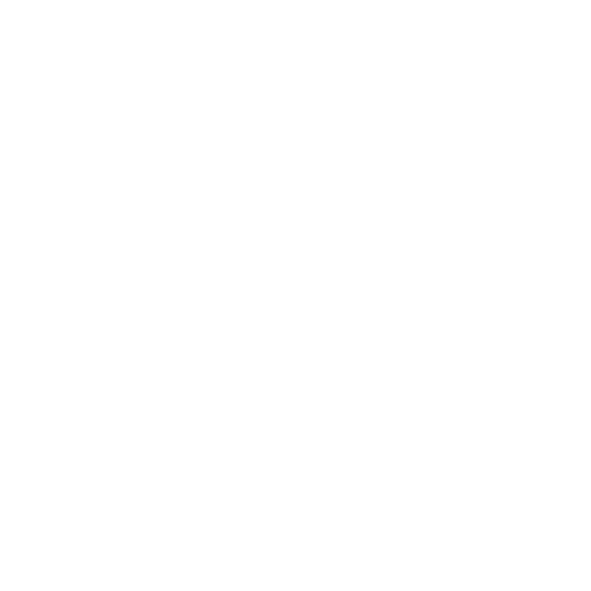Su importancia y cada trimestre y qué esperar
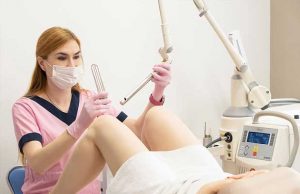
El diagnóstico a través de un ecógrafo permite obtener imágenes de los órganos internos del cuerpo mediante el envío de ondas sonoras de alta frecuencia (que no pueden ser percibidas por el oído humano) hacia el interior de este; la imagen es una especie de eco o reflejo de dichas ondas producidas por el aparato de ultrasonido. Una gran ventaja de los ultrasonidos es que, al tratarse de ondas sonoras, no emiten ningún tipo de radiación ionizante (lo que les diferencia de los rayos X), siendo totalmente inofensivos. Durante el embarazo, es el principal método de observación del feto y de los órganos pélvicos de la mujer.
Para realizar el examen se pasa una sonda (el emisor y transmisor de las ondas), a la que previamente se ha aplicado un gel, sobre el abdomen de la paciente semirecostada. En las mujeres no embarazadas y en las primeras fases del embarazo se suele utilizar una sonda transvaginal (con la sonda colocada en la vagina de la paciente), que proporciona mejores detalles y que complementa la ecografía abdominal. Los aparatos de ultrasonidos disponen de otro tipo de sondas (3D/4D) y de muchos recursos tecnológicos (Doppler color, pulsado, TM, etcétera) que se suelen utilizar en el curso de un examen convencional.
Es muy importante que durante los tres o cuatro días previos a la realización de la ecografía no extienda sobre el abdomen ningún tipo de crema o aceite, ya que los mismos suelen interferir con los ultrasonidos y empeorar la calidad de la imagen ecográfica. En ocasiones puede ser conveniente acudir a la consulta con la vejiga llena (sin orinar), para que el líquido contenido en la misma permita una mejor visualización del aparato genital.
A pesar de tratarse de un método complementario de diagnóstico, su uso se ha generalizado en el control del embarazo y en el manejo de la patología ginecológica, dado su bajo coste, su seguridad y su gran rendimiento y eficacia en el diagnóstico.
Ecografía durante el embarazo
En las gestantes que no presentan ningún riesgo se realizarán al menos tres ecografías detalladas, una en cada trimestre, mientras que en las embarazadas que presentan algún tipo de riesgo (de malformaciones, alteraciones del desarrollo del feto, alguna enfermedad, etcétera) los estudios se adecuarán a cada caso individual. Es muy probable que el médico que le realice las ecografías durante el embarazo le haga firmar un documento de consentimiento informado, en el que le explica la utilidad y limitaciones de la prueba.
Los objetivos de cada ecografía varían según el momento del embarazo en que se encuentre la mujer. Así, en la ecografía que se realiza durante el primer trimestre (aproximadamente en la semana 11 a 14) tendremos que estudiar los siguientes aspectos:
- Diagnosticar si la gestación está dentro del útero o fuera del mismo (embarazo ectópico)
- Visualizar si el feto está vivo
- Establecer la edad de gestación y la fecha probable de parto
- Valorar los marcadores ecográficos de anomalías cromosómicas fetales, (principalmente la translucencia nucal), que nos van a permitir realizar el screening de alteraciones cromosómicas
- Estudiar la anatomía fetal y descartar malformaciones ya visibles a esta edad de gestación
- Diagnosticar si es un embarazo múltiple o no y, si lo es, valorar si hay una o dos placentas y sacos amnióticos
- Calcular el riesgo de hipertensión provocada por el embarazo (preeclampsia) mediante el estudio Doppler de las arterias uterinas
- Diagnosticar la patología ginecológica asociada, como miomas, quistes de ovario, etcétera
La ecografía realizada alrededor de la semana 20 de gestación (con un equipo adecuado y por personal entrenado) es la ecografía de diagnóstico prenatal o de alta resolución, conlleva mucho tiempo de exploración y durante la misma realizaremos:
- El estudio detallado de toda la anatomía fetal, incluido el estudio ampliado del corazón
- Evaluación del crecimiento fetal mediante la obtención de medidas de distintas partes del cuerpo
- La valoración de la longitud del cuello del útero, con la finalidad de identificar a las pacientes con riesgo de parto prematuro
- La evaluación Doppler de las arterias uterinas, para identificar a las gestantes con mayor riesgo de hipertensión arterial y/o anomalías en el crecimiento del feto
A medida que progresa el embarazo va cambiando la finalidad de la exploración ecográfica, siendo fundamental durante el tercer trimestre (a partir de las semanas 34-36 de gestación) el estudio de los siguientes aspectos:
- Valorar la posición fetal, dada la proximidad del parto
- Estimar el crecimiento del feto, ya que es en este momento cuando hay mayor riesgo de alteraciones por defecto y por exceso
- Detectar malformaciones congénitas que no se hayan visto previamente o ver la evolución de las ya diagnosticadas
- Localizar la placenta y evaluar la cantidad del líquido amniótico
- Estudiar el cuello uterino, sobre todo en los casos de amenaza de parto prematuro
- En los casos en los que el crecimiento del feto no es adecuado, valorar su bienestar mediante estudios Doppler
La gestante recibirá los resultados de esta prueba directamente de manos del profesional médico que realiza la ecografía, pero ha de tener en cuenta que la ecografía sólo puede informar de la existencia de posibles anomalías morfológicasfísicas y no de defectos congénitos de otra naturaleza (bioquímicos, metabólicos, genéticos, cromosómicos, etcétera). Por tanto, un resultado normal no garantiza que el niño nacerá sin alteraciones o discapacidad.
Si bien la ecografía permite detectar anomalías morfológicas fetales, la precisiónde la técnica depende de la época de la gestación, del tipo de anomalías (algunas tienen poca o nula manifestación ecográfica), de las condiciones de la gestante (obesidad, disminución del líquido amniótico, etcétera) que pueden dificultar la exploración y de la propia posición fetal. La sensibilidad media del diagnóstico ecográfico es de aproximadamente un 60%, entre 20 y 85% según los distintos centros y patologías. En algunos casos, la detección será forzosamente tardía (infecciones fetales, algunas anomalías digestivas, obstrucciones urinarias o intestinales, displasias esqueléticas, etcétera) dado que tales patologías se originan y/o manifiestan en una etapa avanzada de la gestación.
Ecografía en la mujer no embarazada
El ultrasonido ofrece la mejor y más versátil técnica de diagnóstico por imágenes para la valoración de la pelvis femenina, donde está ya claramente establecido su papel como una prueba complementaria de diagnóstico que debe ser incluida frecuentemente en la exploración ginecológica de la mujer. En el estudio ecográfico de la patología ginecológica es recomendable llevar a cabo una exploración combinada con sondas abdominal y vaginal, ya que, si bien tienen distintas ventajas e inconvenientes, ambas son complementarias.
Las indicaciones fundamentales de la ecografía en el estudio ginecológico incluyen:
- Investigación precisa del útero, ovarios y trompas, tanto normales como patológicos
- Evaluación de masas pélvicas, diferenciando las de origen uterino (miomas fundamentalmente) de las de origen ovárico, tanto benignas (quistes) como malignas.
- Estudio de las metrorragias o hemorragias vaginales anómalas, principalmente de las que se producen después de la menopausia.
- Valoración de los cuadros dolorosos abdomino-pelvianos, permitiendo el diagnóstico de patologías ginecológicas y realizando el diagnóstico diferencial con la patología no ginecológica
- Método de screening del cáncer de ovario y de endometrio (en mujeres con factores de riesgo)
- En el estudio de la mama, la ecografía sirve fundamentalmente para diferenciar un quiste de un tumor sólido, además de estar indicada en la mujer joven para evitar radiar la mama.
En la unidad de reproducción asistida, la ecografía (además de permitir en la visita inicial la exploración del aparato genital y el despistaje de patologías frecuentemente relacionadas con la esterilidad) presenta las siguientes indicaciones específicas durante el estudio y seguimiento de estas pacientes:
- Monitorización del ciclo espontáneo e inducido
- Recuperación de ovocitos
- Evaluación pre-transferencia de las posibilidades de implantación
- Ayuda a la transferencia embrionaria
- Diagnóstico de gestación
- Prevención del síndrome de hiperestimulación ovárica
- Evaluación de la morfología de la cavidad uterina y de la permeabilidad tubárica mediante la inyección de contrastes
- Reducción del embarazo multifetal
Cribado de anomalías fetales
Tras identificar las gestaciones con alto riesgo de defectos congénitos fetales utilizaremos, si son aceptados por la mujer, una serie de procedimientos de diagnóstico prenatal encaminados al diagnóstico de éstos. Los defectos congénitos susceptibles de cribado prenatal son de tres tipos:
Alteraciones cromosómicas
El diagnóstico exacto de las cromosomopatías fetales exige el estudio de células fetales (obtenidas mediante biopsia corial o amniocentesis). La estrategia actual de cribado intenta seleccionar a las mujeres con un suficiente nivel de riesgo que justifique la utilización de procedimientos diagnósticos invasivos para obtener material celular y realizar el estudio genético fetal.
Aunque hay criterios de distinto tipo para realizar esta selección (epidemiológicos como la edad materna, ecográficos y bioquímicos), lo más habitual es utilizar lo que llamamos “screening combinado del primer trimestre”, el cual, mediante la combinación de parámetros de los tres tipos (edad materna, translucencia nucal y β-hCG libre y PAPP-A), nos va a proporcionar el riesgo de tener un feto con síndrome de Down. El resultado coloca a la paciente en uno de estos tres grupos:
- riesgo bajo, no es necesario hacer más pruebas
- riesgo alto, está indicado realizar una prueba invasiva para el estudio del cariotipo fetal
- riesgo intermedio, situado entre los valores de riesgo que definen los otros dos grupos.
En las pacientes que presentan un riesgo intermedio se realiza el “test prenatal no invasivo” o estudio de ADN de origen fetal existente en la circulación materna, el cual sigue siendo otro método de screening, pero más fiable que el screening combinado de primer trimestre (tasas de detección mayores del 99% frente a aproximadamente 90%). Esta prueba también la pueden realizar si lo desean pacientes con un riesgo bajo.
Enfermedades genéticas hereditarias
En estos casos (fibrosis quística, distrofias musculares, riñón poliquístico, neurofibromatosis, etc.) es la existencia de antecedentes familiares en alguno de los miembros de la pareja la que permite establecer un grupo de riesgo que precisará la realización de estudios específicos de diagnóstico prenatal. Dado que se busca una alteración concreta de un gen que se transmite según un determinado patrón, es conveniente el estudio del caso índice y la identificación de la condición de portadores de uno o ambos miembros de la pareja antes del inicio de la gestación.
Anomalías morfológicas o estructurales
El cribado de las anomalías estructurales fetales se debe basar en la exploración ecográfica de diagnóstico prenatal realizada entre la 18ª y 20ª semanas de gestación, aunque con la mayor resolución de los equipos ecógráficos cada vez es más factible el diagnóstico de muchas malformaciones en el pri